어떤 산모분들이 대상인가요?
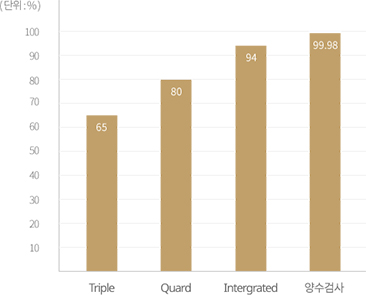
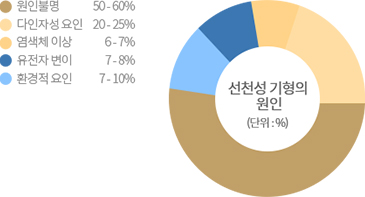
출산 시 나이가 35세 이상인 경우 양수검사가 원칙이지만, 양수검사를 원하지 않으시는 경우 쿼드 검사보다는 통합 선별 검사로 하시는 것이 바람직합니다.
그러나 노산인 경우 이 검사가 양수검사를 완전히 대체할 수 있는 것은 아닙니다. 쌍둥이 임신인 경우 역시 QUAD 검사보다는 통합 검사가 바람직합니다. 또한 젊은 연령의 산모분도 좀 더 발견율이 높은 방법을 원하시면 통합 선별 검사가 바람직합니다.